LES OCCLUSIONS VEINEUSE RETINIENNES (OVR)
Texte et illustrations : Dr Pierre-Loïc CORNUT
Dernière mise à jour : 26 juillet 2021
Qu'est ce qu'une occlusion veineuse rétinienne ?
L’Occlusion Veineuse Rétinienne (OVR) correspond à un ralentissement au niveau de la circulation veineuse de la rétine (le capteur photosensible situé à l'arrière du globe oculaire qui transforme le message lumineux en influx nerveux).
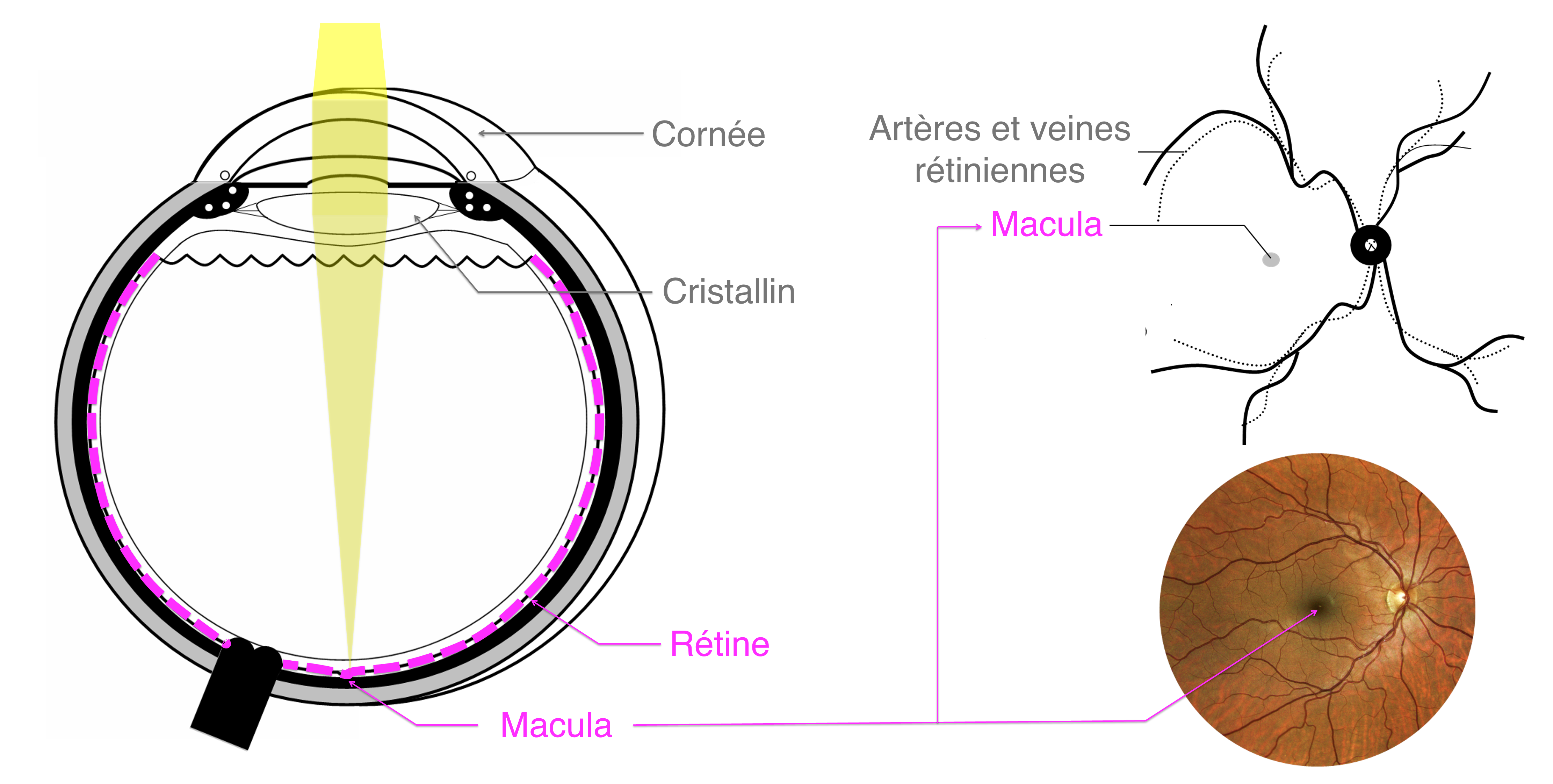
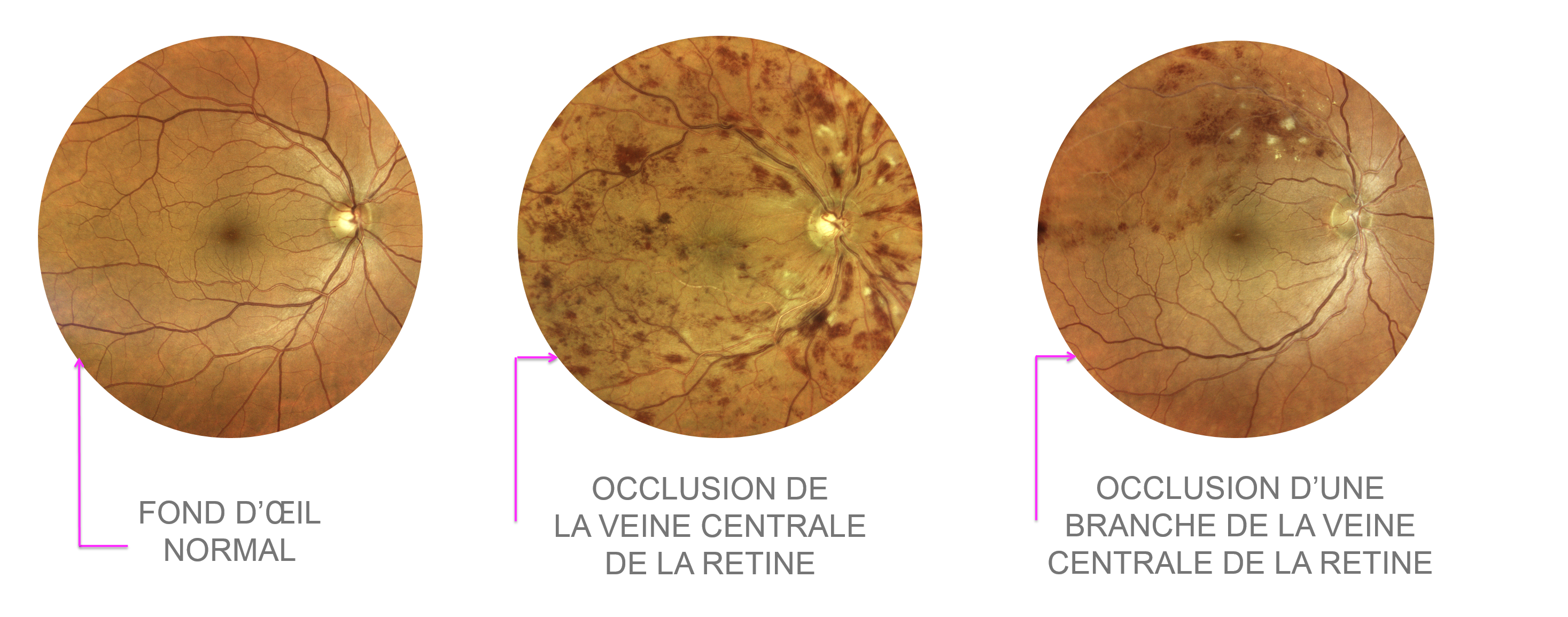
Le trouble circulatoire peut être source potentielle de souffrance des cellules rétiniennes par manque d’oxygène (ou ischémie). Il peut concerner la totalité du drainage veineux rétinien (on parle alors d’occlusion de la veine centrale de la rétine ou OVCR) ou se limiter au territoire d’une des branches de la veine centrale de la rétine (on parle alors d’occlusion de branche veineuse rétinienne ou OBVR).
Quelle sont les causes des occlusions veineuses rétiniennes ?
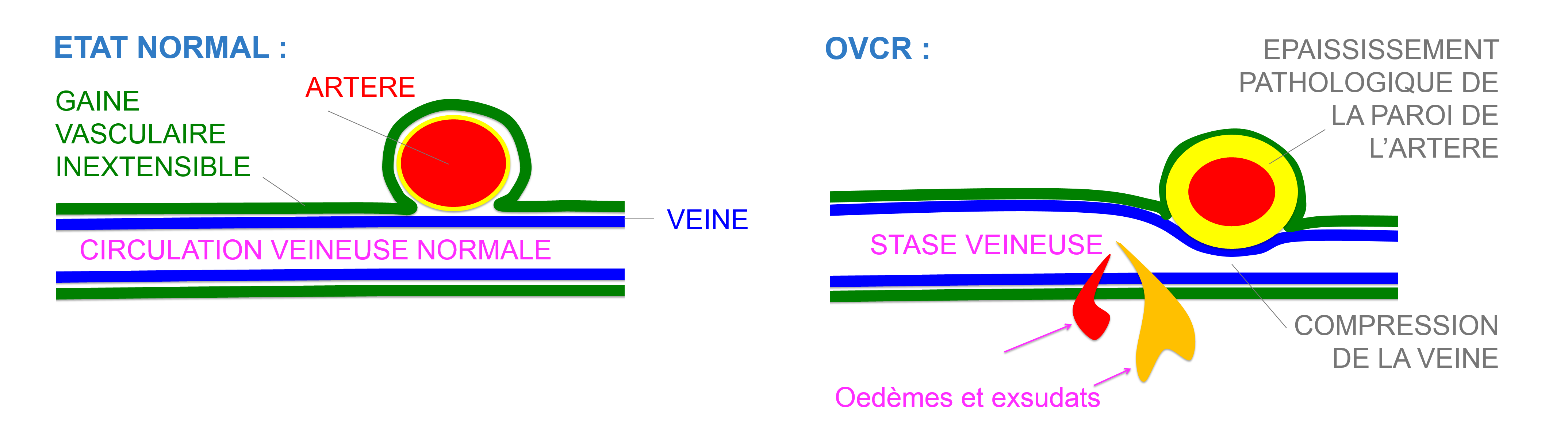
Le ralentissement vasculaire veineux est en général causé par la compression anormale de la veine par l’artère au sein de la gaine commune inextensible qui les entoure.
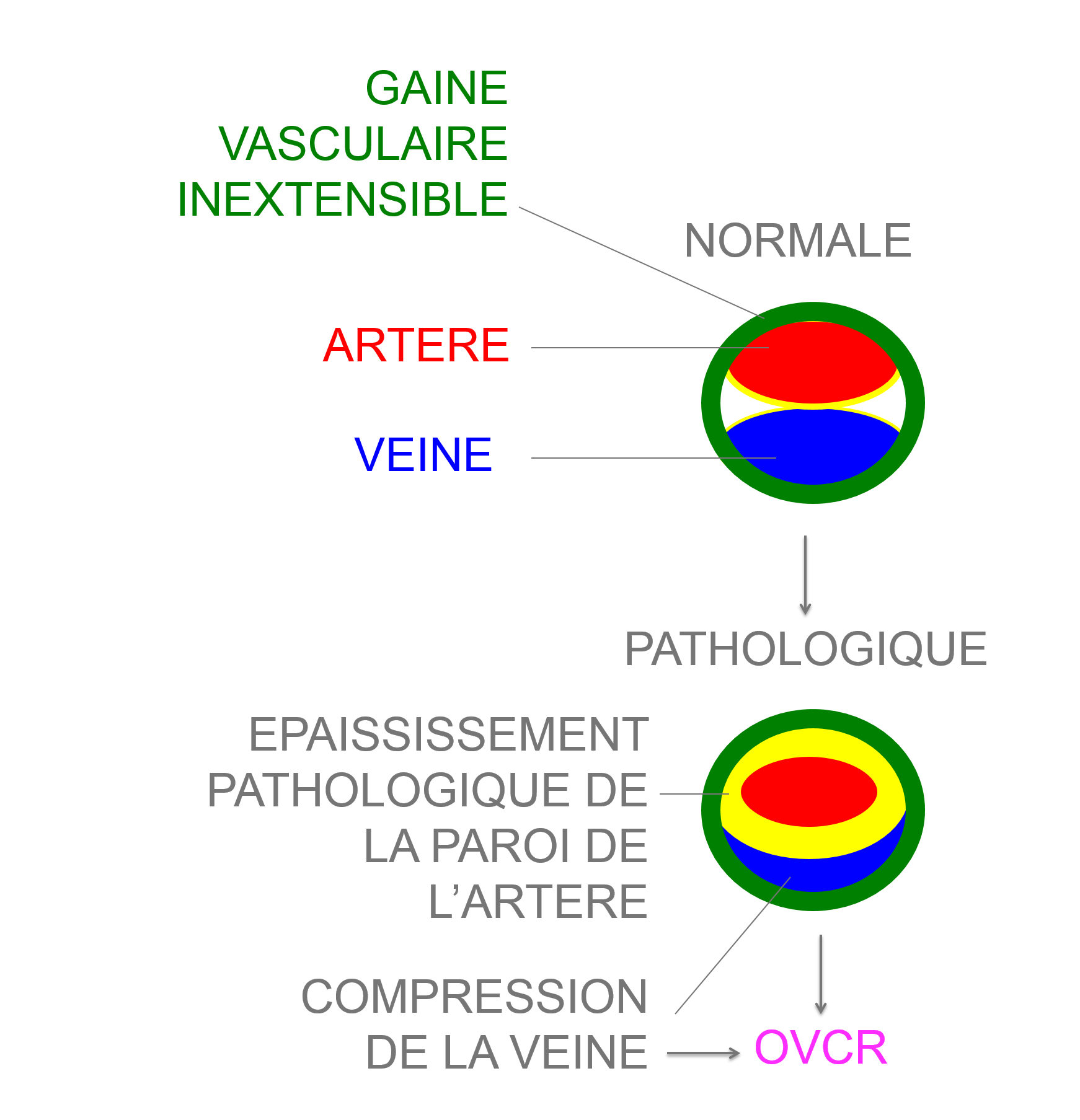
L’augmentation de calibre de la paroi de l’artère à l’origine de la compression peut être liée à une pathologie vasculaire sous jacente (HTA, diabète, hyperlipidémie…) ou au vieillissement.
Une augmentation de la pression intra oculaire (indépendante de la pression artérielle) peut également être en cause dans la compression veineuse.
Des troubles de la coagulation sanguine sont exceptionnellement à la base du trouble.
Le ralentissement circulatoire est à l’origine d’une stase veineuse source potentielle d’exsudation à travers la paroi vasculaire veineuse sous l’effet de la poussée de la pression artérielle.
L’exsudation sanguine (œdème, hémorragies…) perturbe la rétine et peut être à l’origine d’une baisse de vision d’intensité variable (on parle alors d’OVR exsudative ou oedémateuse).
Le ralentissement circulatoire, lorsqu’il est majeur, peut également être à l’origine d’un manque d’oxygénation de la rétine (on parle alors d’hypoxie) source de souffrance tissulaire en cas de chronicisation (on parle alors d’ischémie). L’ischémie tissulaire est à l’origine de sécrétions de facteurs de croissance sécrétés par les cellules hypoxiques dont le VEGF (Vascular Endothelial Growth Factor ou Facteur de croissance vasculaire) appelant la création de nouveaux vaisseaux (ou néovaisseaux) pour tenter d’augmenter l’apport déficient en oxygène.
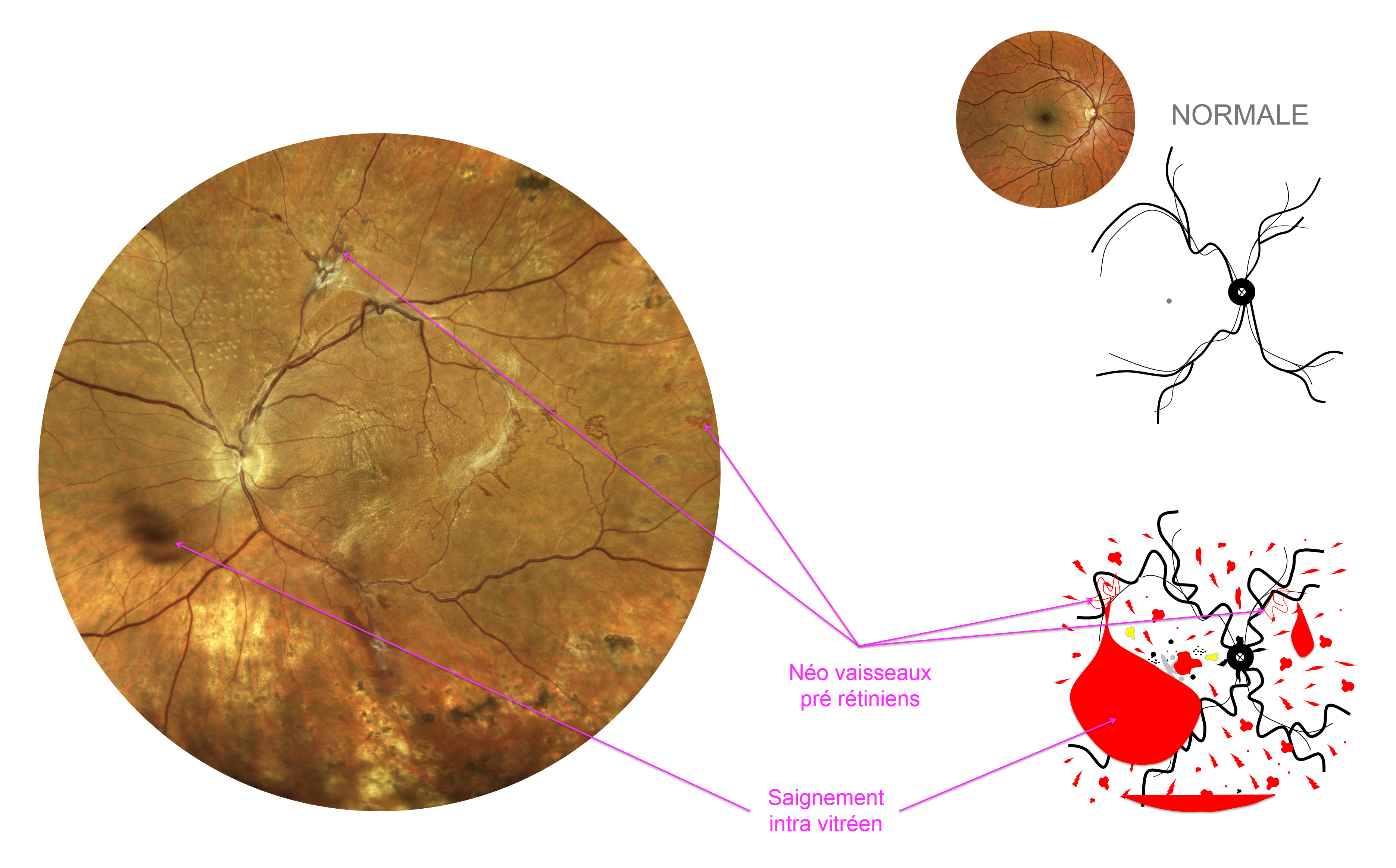
Ces néo vaisseaux prolifèrent alors malheureusement de façon anarchique à la surface de la rétine et sont à l’origine de complications en l’absence de traitement adapté (on parle alors d’OVR ischémique).
Les néovaisseaux pré rétiniens peuvent être à l’origine de saignements et de rétractions tissulaires sources de potentiels déchirures rétiniennes et décollements de le rétine pouvant entrainer une perte irréversible de la vision.
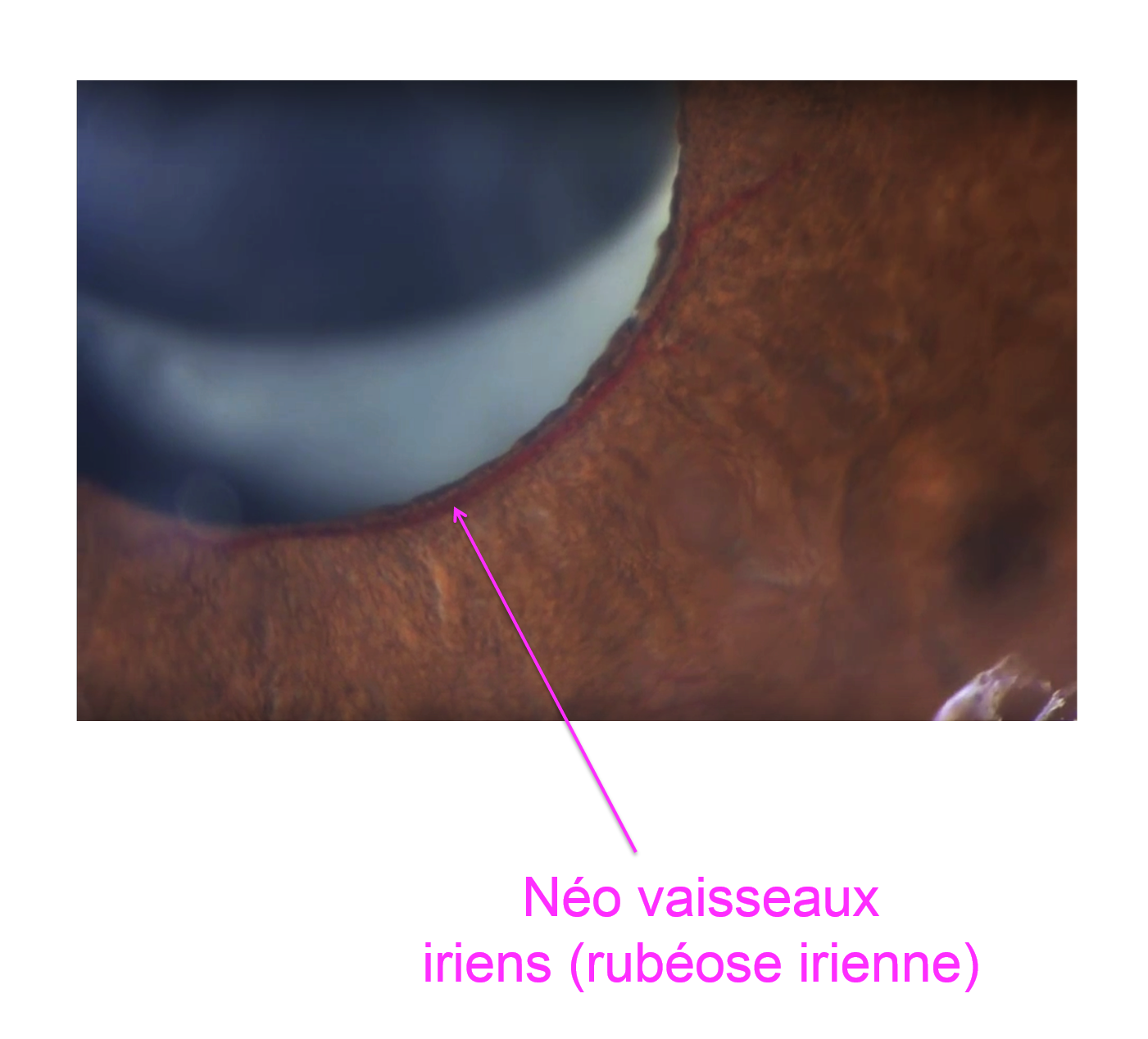
Ces néovaisseaux peuvent également s’étendre vers la partie antérieure du globe oculaire pour proliférer à la surface de l’iris (rubéose irienne) avec un risque d’obstruction du système de filtration trabeculaire (la zone régulant la pression intra oculaire) source d’hypertonie intra oculaire et de glaucome dit néovasculaire.
Quels en sont les symptômes des occlusions veineuses rétiniennes ?
L’exsudation liée à la stase vasculaire veineuse (œdème, hémorragies…) peut perturber le fonctionnement de la rétine et être à l’origine d’une baisse de l’acuité visuelle d’intensité variable.
Le globe oculaire est blanc et indolore hormis en cas de complication de glaucome néo-vasculaire (l’œil pouvant alors devenir rouge et douloureux sous l’effet de l’augmentation de la pression intra oculaire qui peut être à l’origine d’une perte irréversible de la vision voire du globe oculaire).
Comment en fait on le diagnostic des occlusions veineuses rétiniennes ?
L'examen du fond d'oeil après dilatation pupillaire met en évidence une augmentation du calibre des veines rétiniennes qui apparaissent tortueuses et boudinées sous l’effet du ralentissement circulatoire veineux et de la poussée de la pression artérielle exercée en amont.
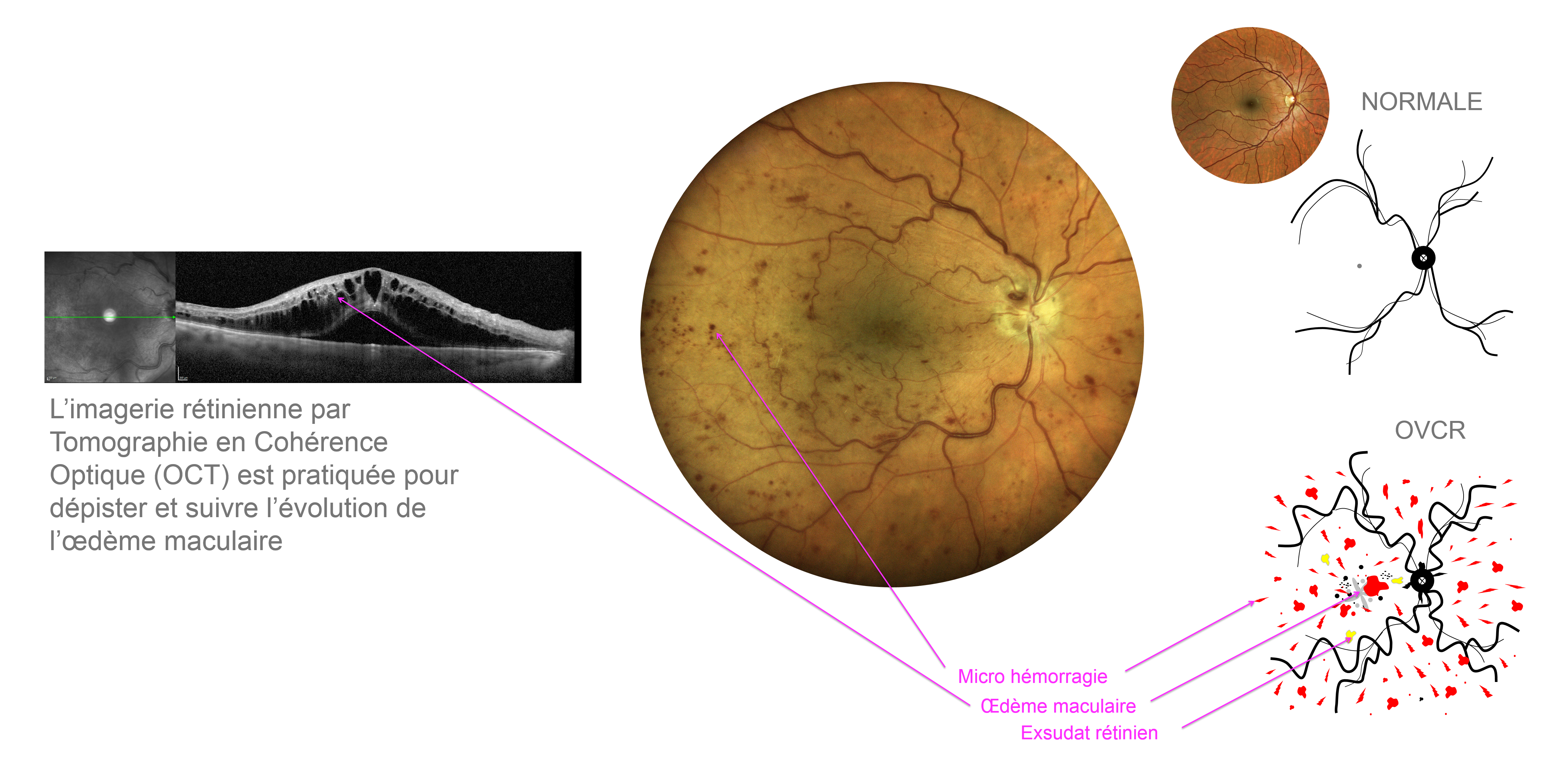
Des hémorragies rétiniennes et un œdème rétinien et/ou du nerf optique peuvent être présents en rapport avec l’exsudation.
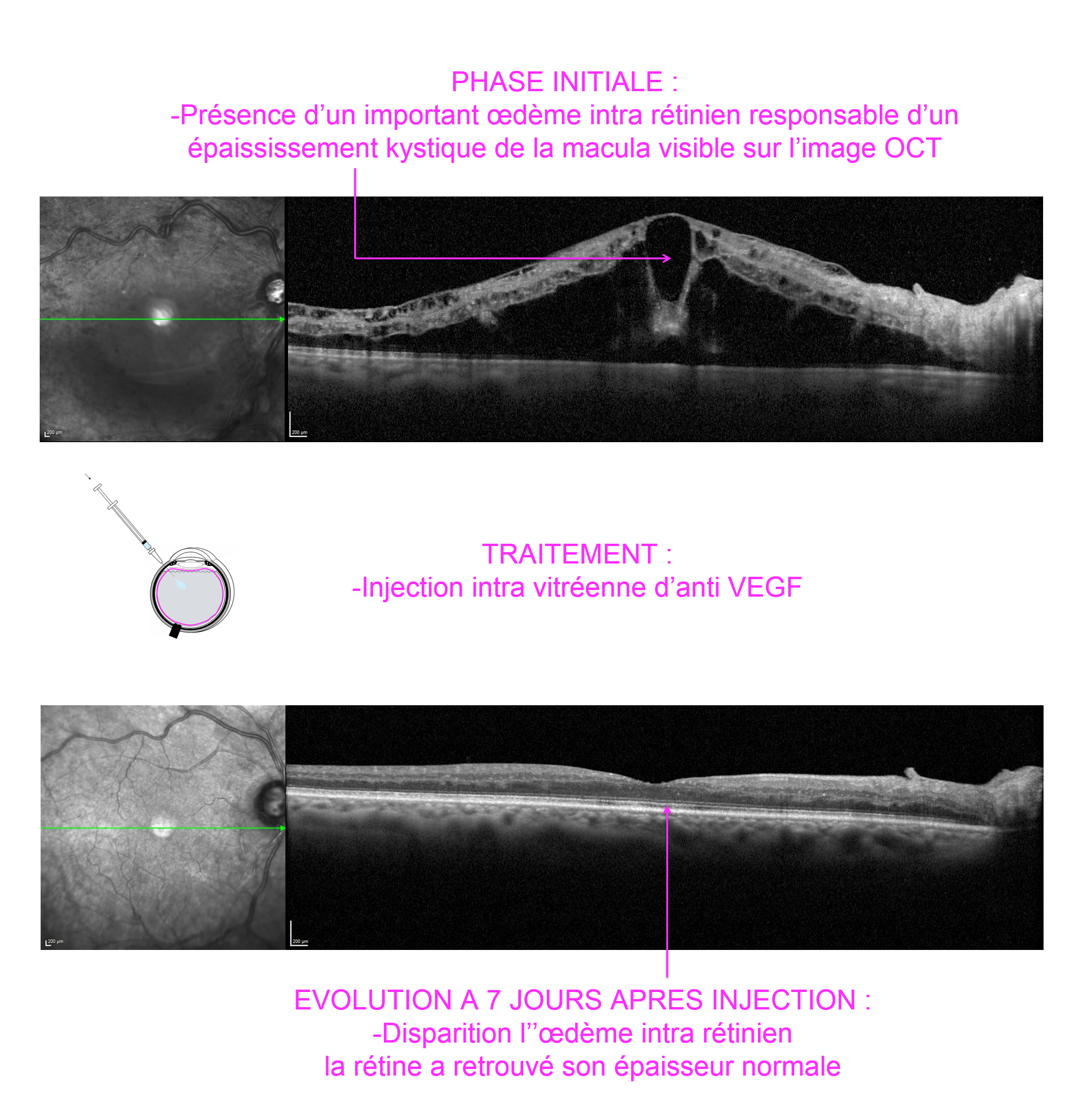
Les imageries rétiniennes par rétinographie et Tomographie en Cohérence Optique (OCT) sont pratiquées pour dépister et suivre l’évolution d’un œdème maculaire et/ou du nerf optique.
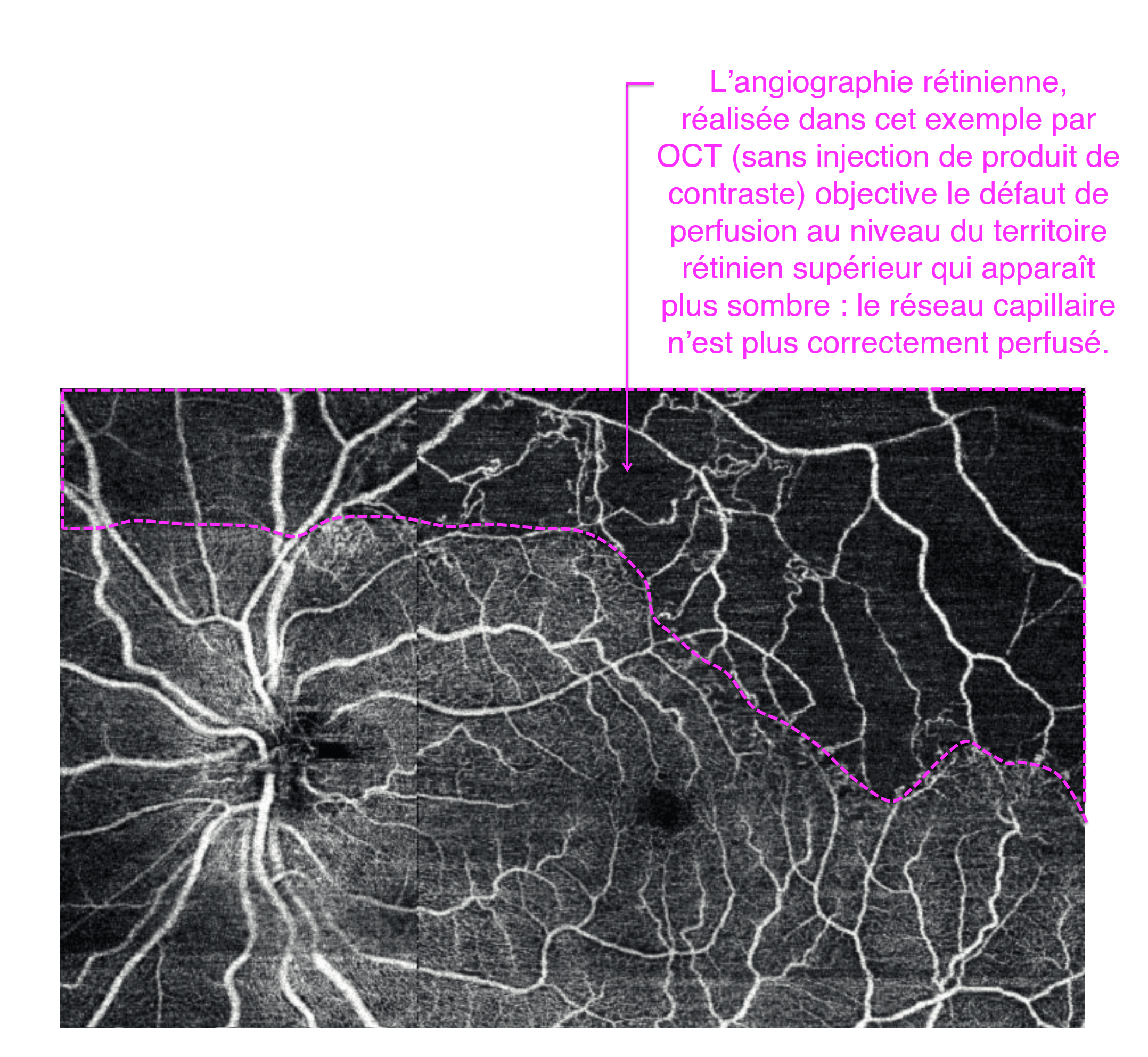
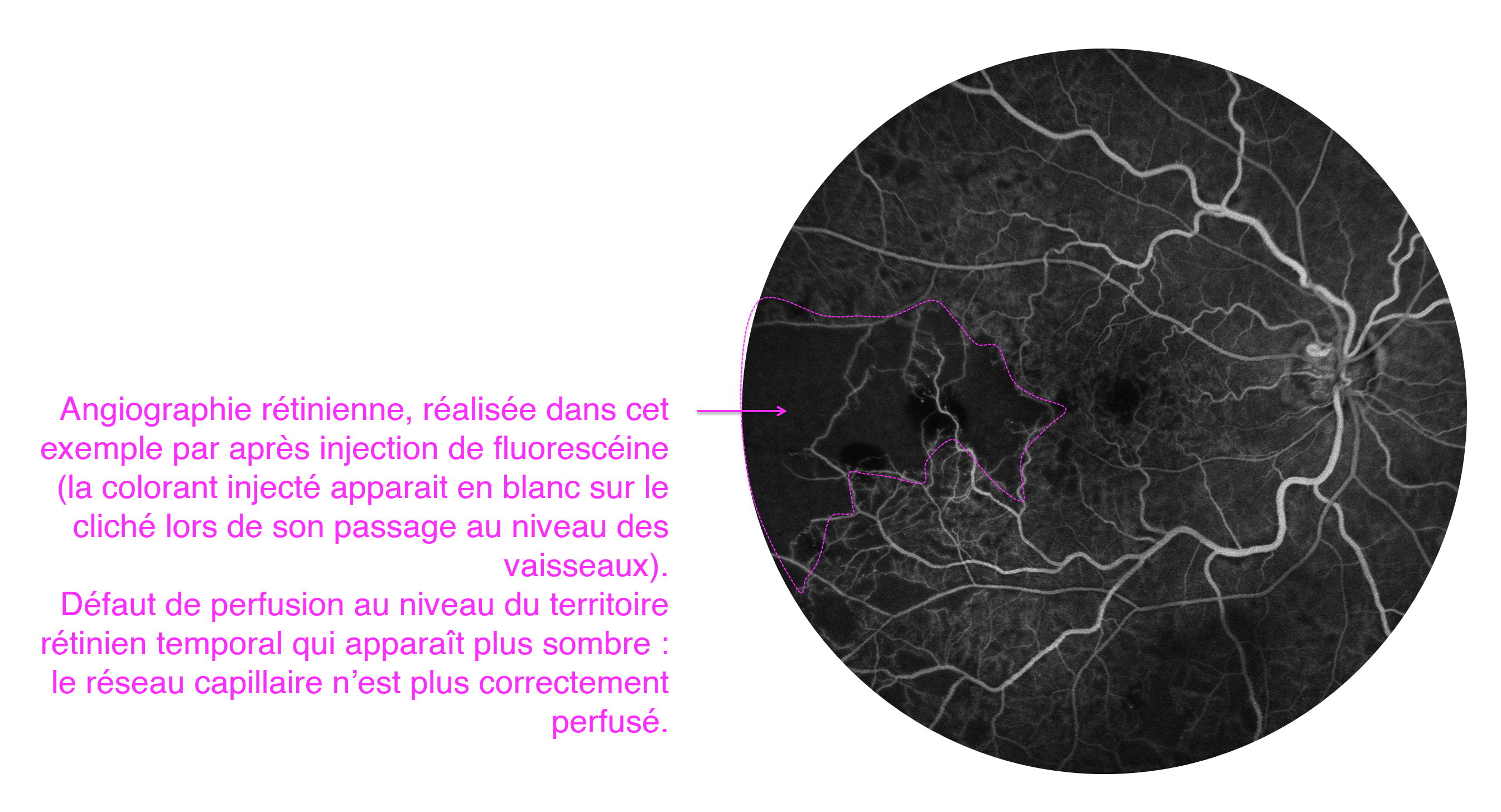
L’angiographie rétinienne effectuée par OCT angiographie (sans injection de colorant) ou après injection intra veineuse de fluorescéine recherche la présence de territoires de non perfusion vasculaire signes d’ischémie.
A un stade plus évolué de l’atteinte, des néo-vaisseaux peuvent être visibles sur la rétine ou l’iris, compliqués ou non de décollement de la rétine, d’hémorragie du vitré, d’élévation de la pression oculaire.
Quels sont les traitements des occlusions veineuses rétiniennes ?
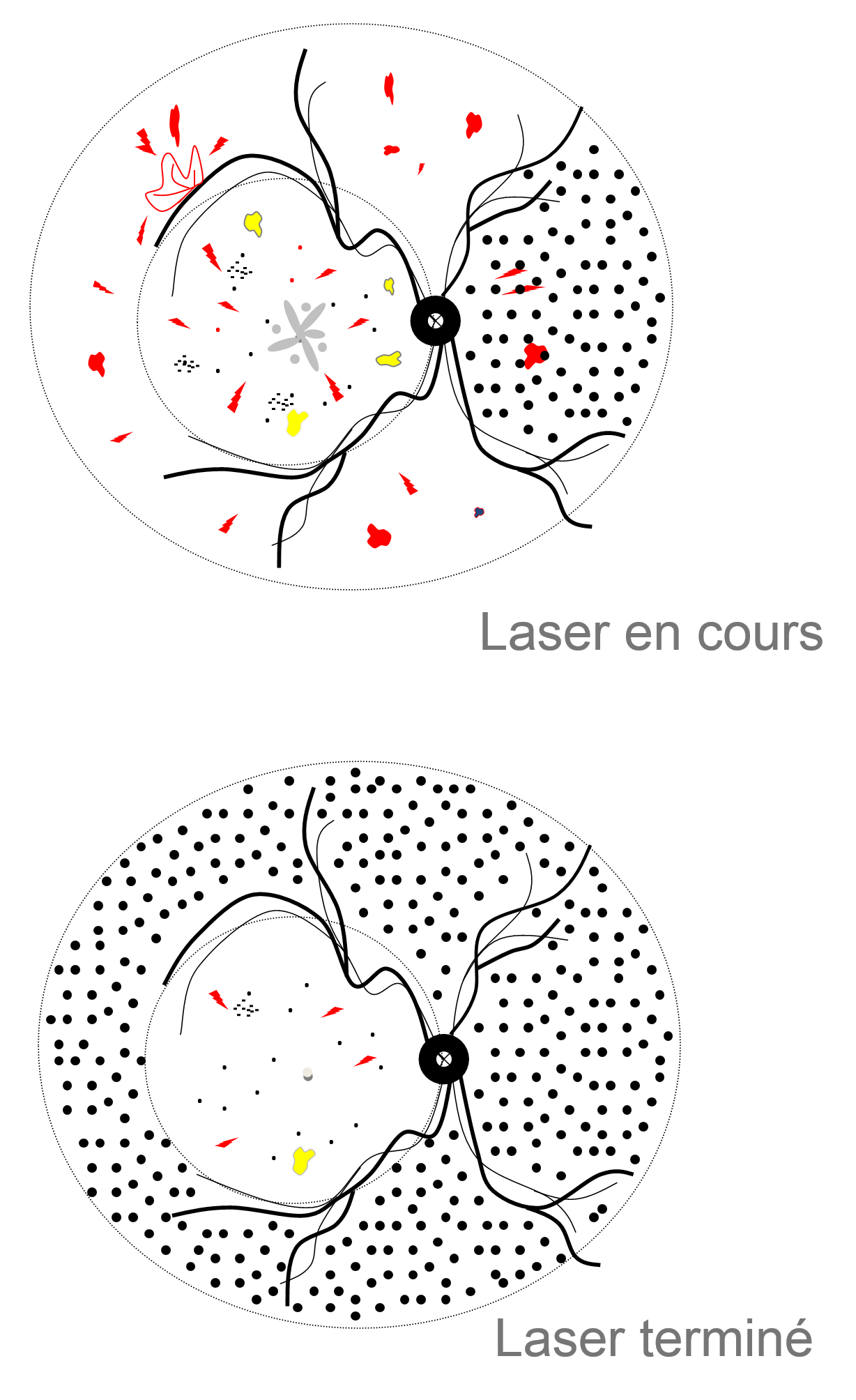
La surveillance doit être régulière et un traitement par photo coagulation laser et/ou injections intra vitréennes d’anti VEGF peut être nécessaire en cas d’évolution défavorable.
En détruisant par la brûlure les cellules rétiniennes périphériques ischémiques, le laser réduit la sécrétion de VEGF, limitant ainsi le risque de formation des néo vaisseaux. Le centre de la rétine est épargné par le traitement laser pour permettre la conservation de la vision.
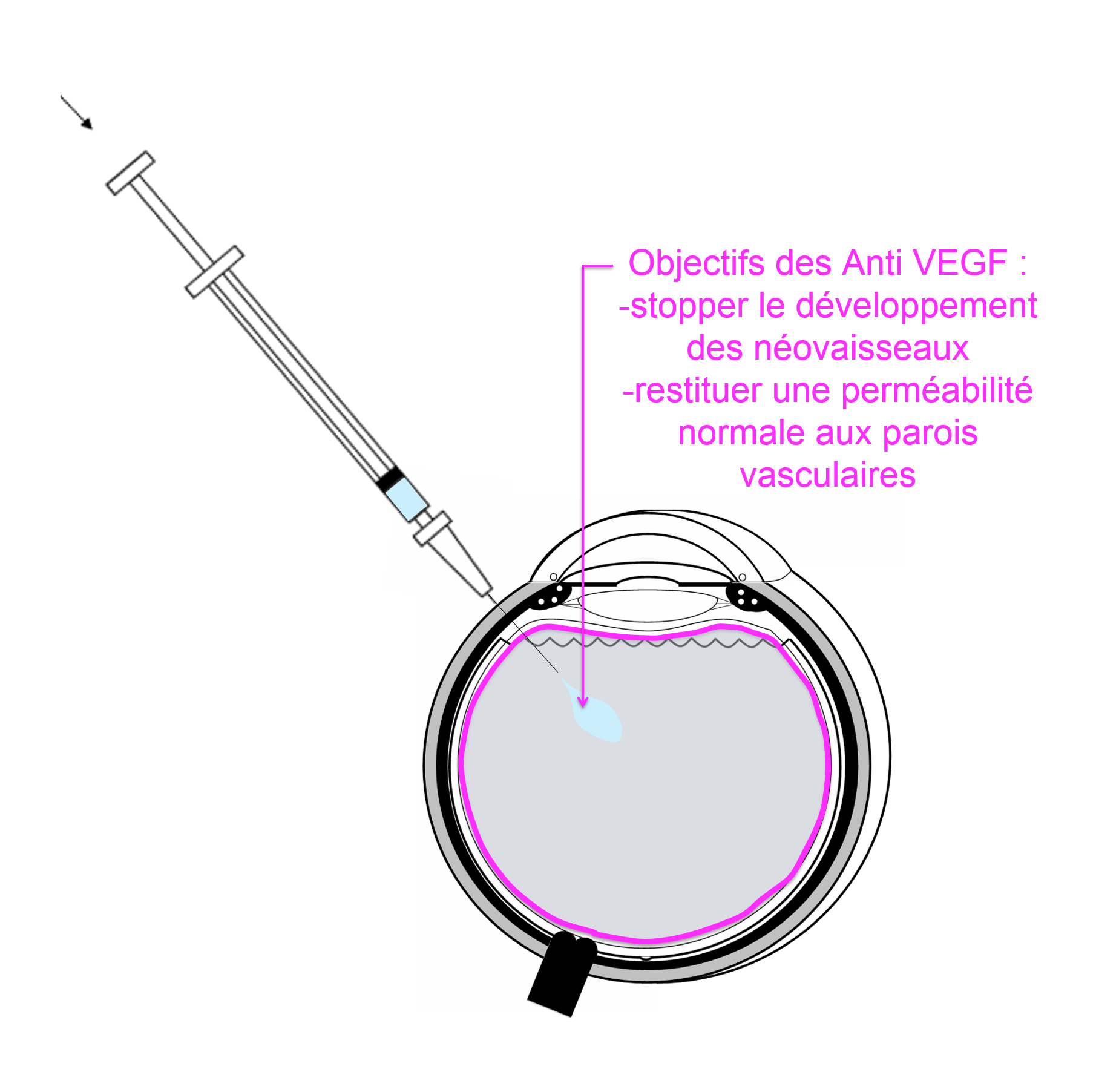
Les injections intra vitréennes d’anticorps bloquant le VEGF sont effectuées à visée anti oedémateuse en cas d’œdème maculaire et anti angiogénique lorsqu’il existe des néo vaisseaux menaçants. Ces « anti VEGF » sont administrées par injection intra oculaire (voie intra vitréenne) réalisée à travers la sclère (le blanc de l’œil). Cette injection est effectuée dans le vitré à l’aide d’une aiguille fine et bien qu’impressionnante, n’est pas plus douloureuse qu’une simple prise de sang. L’action des anti VEGF est suspensive, limitée dans le temps (imposant la répétition des injections), ayant pour objectif principal de maintenir la vision et d’éviter l’aggravation de l’atteinte.
La prévention des troubles vasculaires veineux rétiniens est basée sur le contrôle des facteurs de risques vasculaires (tension artérielle, glycémie, cholestérol...), la pratique d’une activité physique régulière et l’arrêt d’un éventuel tabagisme.
Quelle en est l'évolution des occlusions veineuses rétiniennes ?
Son évolution est variable selon les cas.
La circulation veineuse peut s’améliorer spontanément ou après correction des éventuels facteurs de risque mis en évidence par le bilan réalisé.
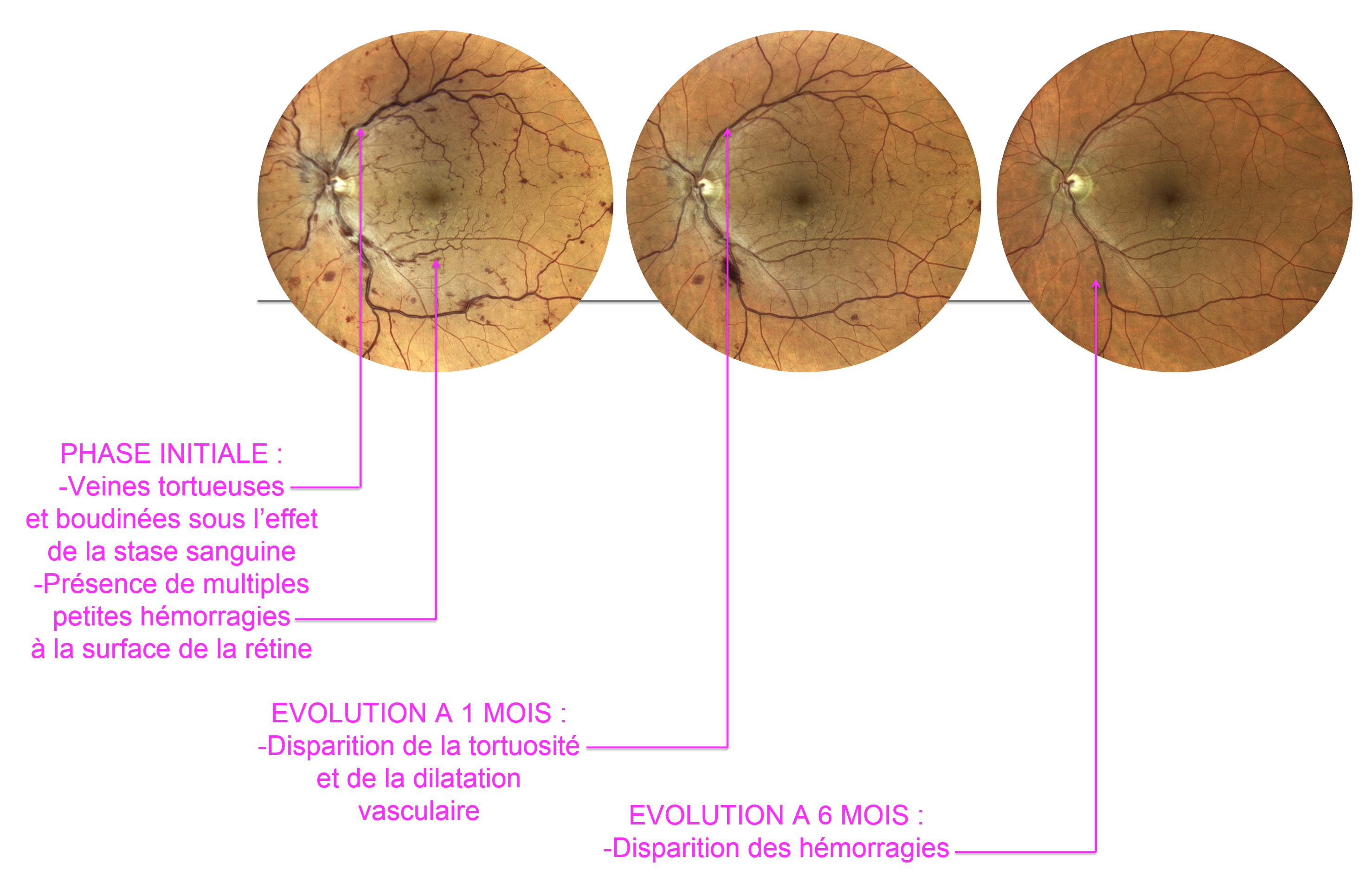
Des voies de suppléances vasculaires (shunts) peuvent également se développer dans certains cas entre les territoires vasculaires les mieux perfusés et les territoires les moins bien perfusés. Ces shunts facilitent alors une meilleure circulation.
Le trouble circulatoire peut se chroniciser nécessitant une surveillance et un traitement qu’il est parfois nécessaire de poursuivre au long cours afin d’éviter la survenue de complications surajoutées.
Prendre RDV en consultation spécialisée
La prise de rendez-vous en consultation avec un des praticiens du centre Pôle Vision spécialisé dans la prise en charge des occlusions veineuses rétiniennes peut s'effectuer :
+ directement en ligne :
Prendre RDV en ligne avec le Dr Pierre-Loïc CORNUT en consultation spécialisée dans la prise en charge des occlusions veineuses rétiniennes au centre Pôle Vision à LYON.
Prendre RDV en ligne avec le Dr Flore DE BATS en consultation spécialisée dans la prise en charge des occlusions veineuses rétiniennes au centre Pôle Vision à LYON.
Prendre RDV en ligne avec le Dr Anh-Minh NGUYEN en consultation spécialisée dans la prise en charge des occlusions veineuses rétiniennes au centre Pôle Vision à LYON.
+ ou par téléphone au 0478356969
Liens utiles
Télécharger un résumé de cette fiche d'information du centre Pôle Vision portant sur les occlusions veineuses rétiniennes au format PDF.
Liste des protocoles de recherche clinique actuellement en cours au Centre Pôle Vision et portant sur l'évaluation des nouveaux traitements des occlusions veineuses rétiniennes accessible sur la page "recherche clinique".
Consulter la fiche d'information de la Société Française d'Ophtalmologie sur le laser rétinien et sur les injections intra vitréennes.
Quelles sont les questions fréquentes au sujet des occlusions veineuses rétiniennes ?
Ne peut-on pas améliorer la vue en changeant la puissance correctirice des verres de lunettes ?
La baisse de vision est liée à une maladie rétinienne (donc à une perturbation de la transformation de l’information lumineuse en influx nerveux pour le cerveau) et non pas à un problème de puissance des lentilles de l’œil. Modifier la correction des lunettes, si celle-ci était bien adaptée avant la survenue de l'affection, ne permettra donc pas d’améliorer la vue. On pourrait comparer cela à changer l’objectif d’un appareil photographique dont la pellicule est endommagée : cela n’améliorera pas la qualité de la photographie.
Les injections vont-elles être répétées indéfiniment ?
Les injections sont répétées tant que l’œdème maculaire récidive. Elles sont souvent espacées avec le temps mais demeurent nécessaires au maintien de l’acuité visuelle. Il arrive qu’un réseau vasculaire de suppléance se développe et permette de cesser les injections après plusieurs mois voire années de traitement.
En espérant vous avoir permis de mieux comprendre les causes et les conséquences de cette affection, nous sommes à votre disposition pour toute information complémentaire.
Texte et illustrations: Dr Pierre-Loïc CORNUT