HYPERTONIE INTRA OCULAIRE ET GLAUCOMES
Texte : Dr Muriel POLI
Illustrations : Dr Pierre-Loïc CORNUT
Dernière mise à jour : 12 juillet 2025
Qu'est ce qu'une hypertonie intra oculaire - qu'est-ce qu'un glaucome?
L’hypertonie intra-oculaire (HTIO) correspond à une élévation anormale de la pression qui règne à l’intérieur du globe oculaire.
La Pression Intra Oculaire (PIO) normale est de 15 +/- 6 millimètres de mercure (mmHg) soit 9 à 21 mmHg.
Au-delà de 21 mmHg, on peut donc parler d’hypertonie intra-oculaire, bien que cette valeur seuil soit arbitraire.
L’hypertonie intra-oculaire est liée à un déséquilibre entre la production et la filtration d’humeur aqueuse, le liquide nourricier qui remplit l’avant de l'œil.
L’humeur aqueuse est constamment renouvellée pour apporter à la cornée et au cristallin les nutriments nécessaires à leurs métabolismes (pour être transparentes les lentilles cornéennes et cristalliniennes ne sont en effet pas vascularisées par la circulation sanguine).
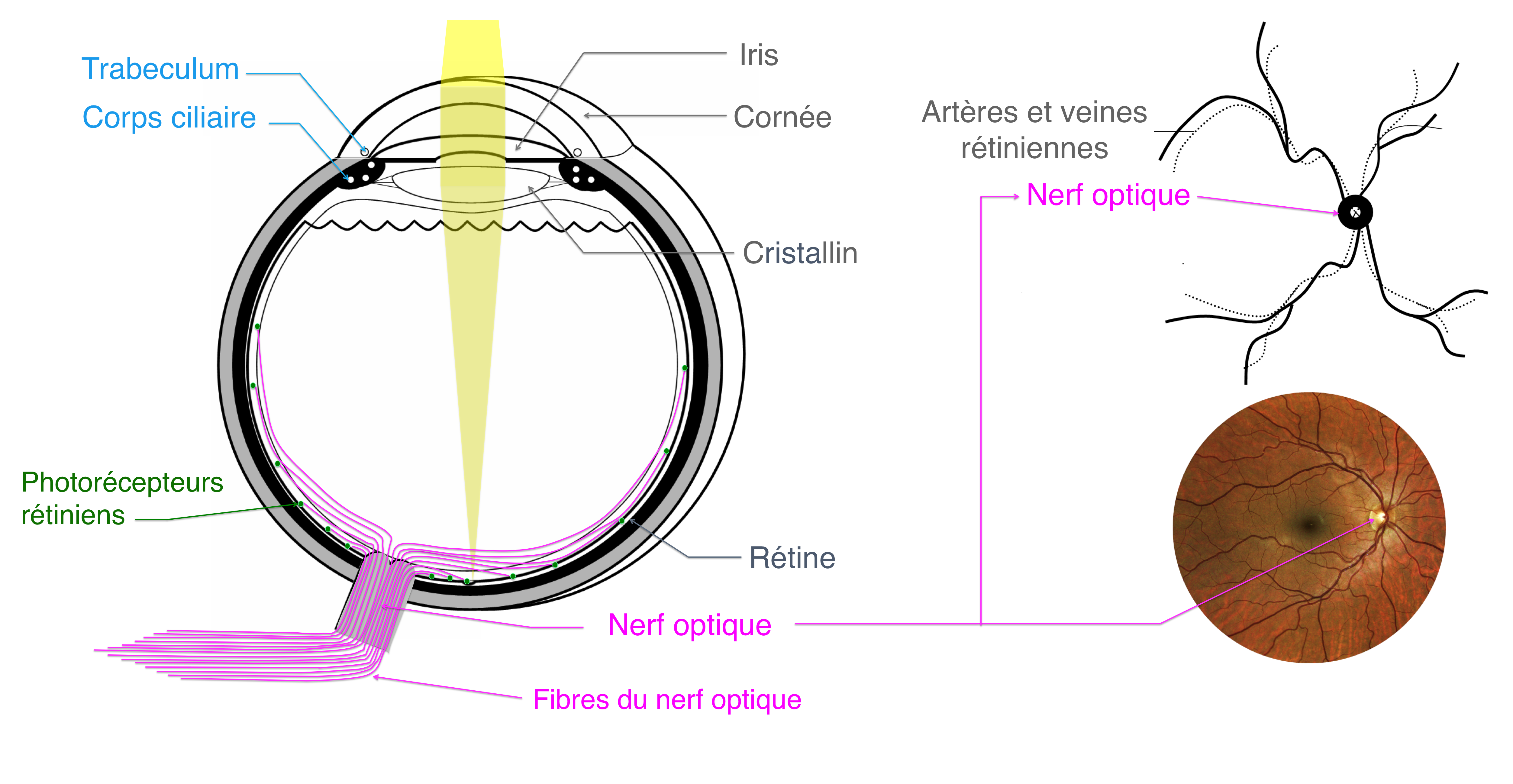
L'humeur aqueuse est ainsi sécrétée de façon continue par le corps ciliaire, et réabsorbée dans sa grande majorité au niveau d’un filtre naturel : le trabeculum. Le trabeculum est situé dans l’angle situé entre la cornée et l’iris (l'angle irido-cornéen).
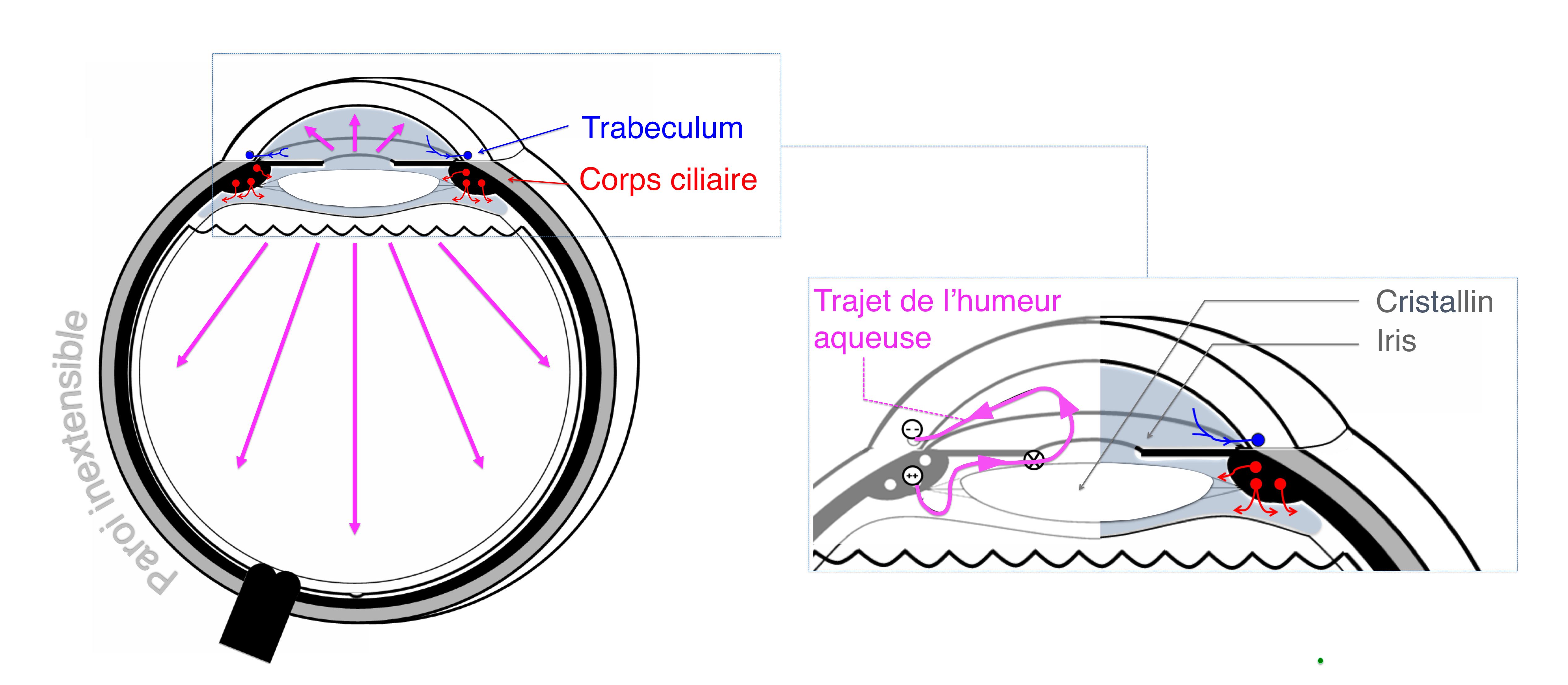
Une diminution de la filtration trabéculaire entraîne une accumulation d'humeur aqueuse à l'origine d'une augmentation de la pression intra-oculaire (la paroi du globle étant inextensible).
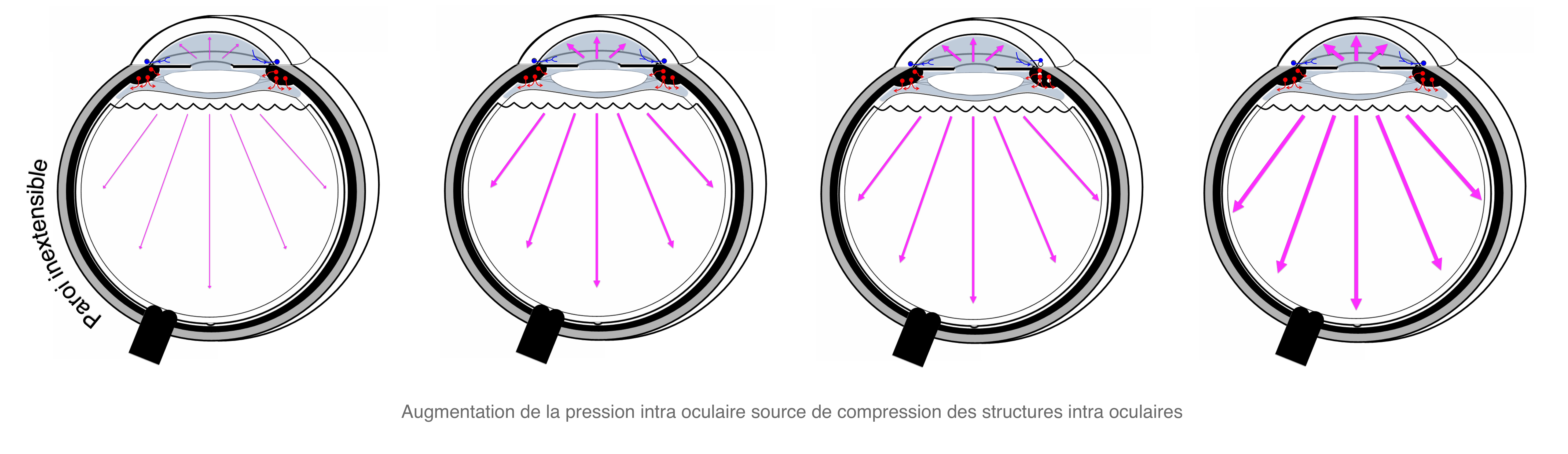
Dans la plupart des cas, l’obstruction de ce filtre est secondaire à un mécanisme chronique et progressif "d’encrassement".
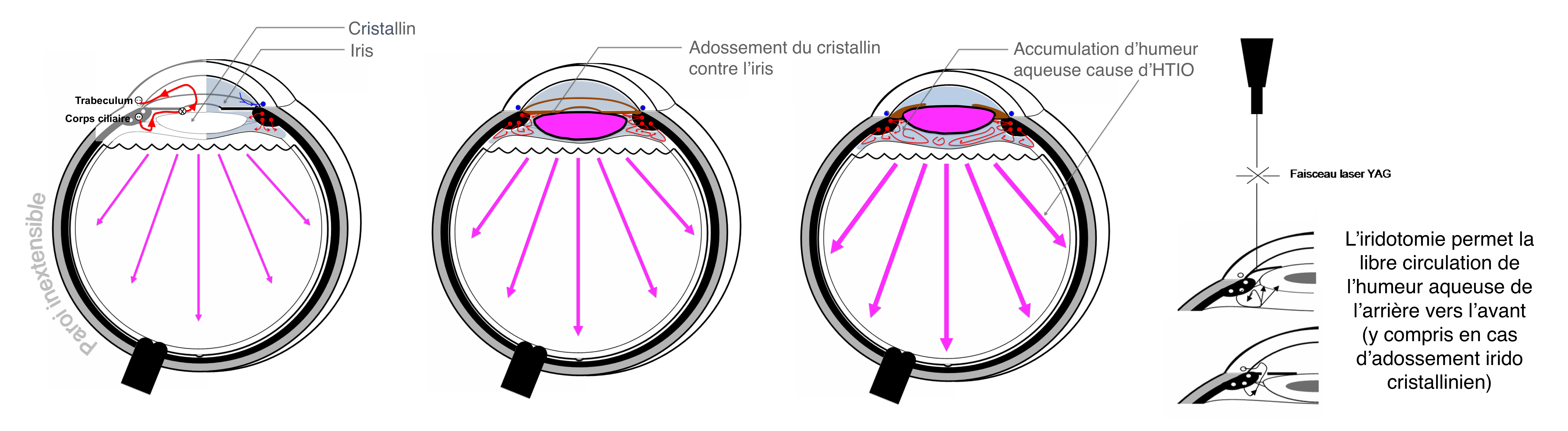
L’obstruction est plus rarement aiguë, causée par des cellules ou des débris (hémorragie oculaire, traumatismes du globe oculaire, inflammations intra oculaires), ou résultant de la fermeture de l’angle irido-cornéen (adossement entre l’iris et la cornée) qui survient de façon brutale (on parle alors de crise aiguë d’hypertonie intra-oculaire par fermeture de l’angle conduisant à des valeurs pressionnelles très hautes pouvant atteindre 50 à 60 mmHg).
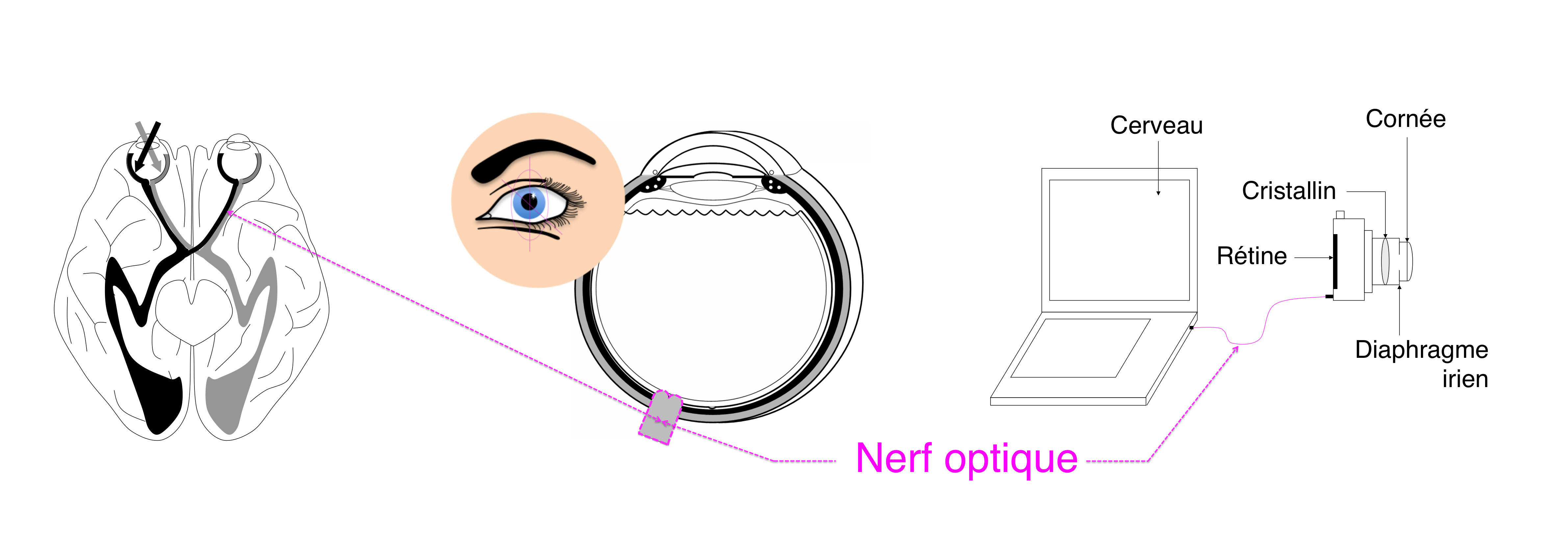
Le risque d’une hypertonie intra-oculaire prolongée est de détériorer le nerf optique (qui conduit l’information lumineuse de l’œil vers le cerveau) causant l’apparition d’un glaucome.
Plusieurs hypothèses sont évoquées pour expliquer cela : l’hypertonie intra-oculaire pourrait comprimer les petits vaisseaux sanguins qui nourrissent le nerf optique, ou il se pourrait que la surpression cisaille directement les fibres qui le constituent. Cependant et pour une raison que l’on ignore, certains patients dont le nerf optique est certainement plus robuste, résistent très bien à une hypertonie intra-oculaire chronique.
La détérioration progressive du nerf optique en lien avec les glaucomes (ou neuropathie optique glaucomateuse) est associée à une réduction caractéristique concentrique du champ de vision.
Les fibres nerveuses visuelles qui constituent le nerf optique meurent progressivement, des plus superficielles au début de la maladie (celles qui correspondent à la partie périphérique du champ visuel) vers les plus profondes à la fin de l’affection (celles qui correspondent à la partie centrale du champ visuel).
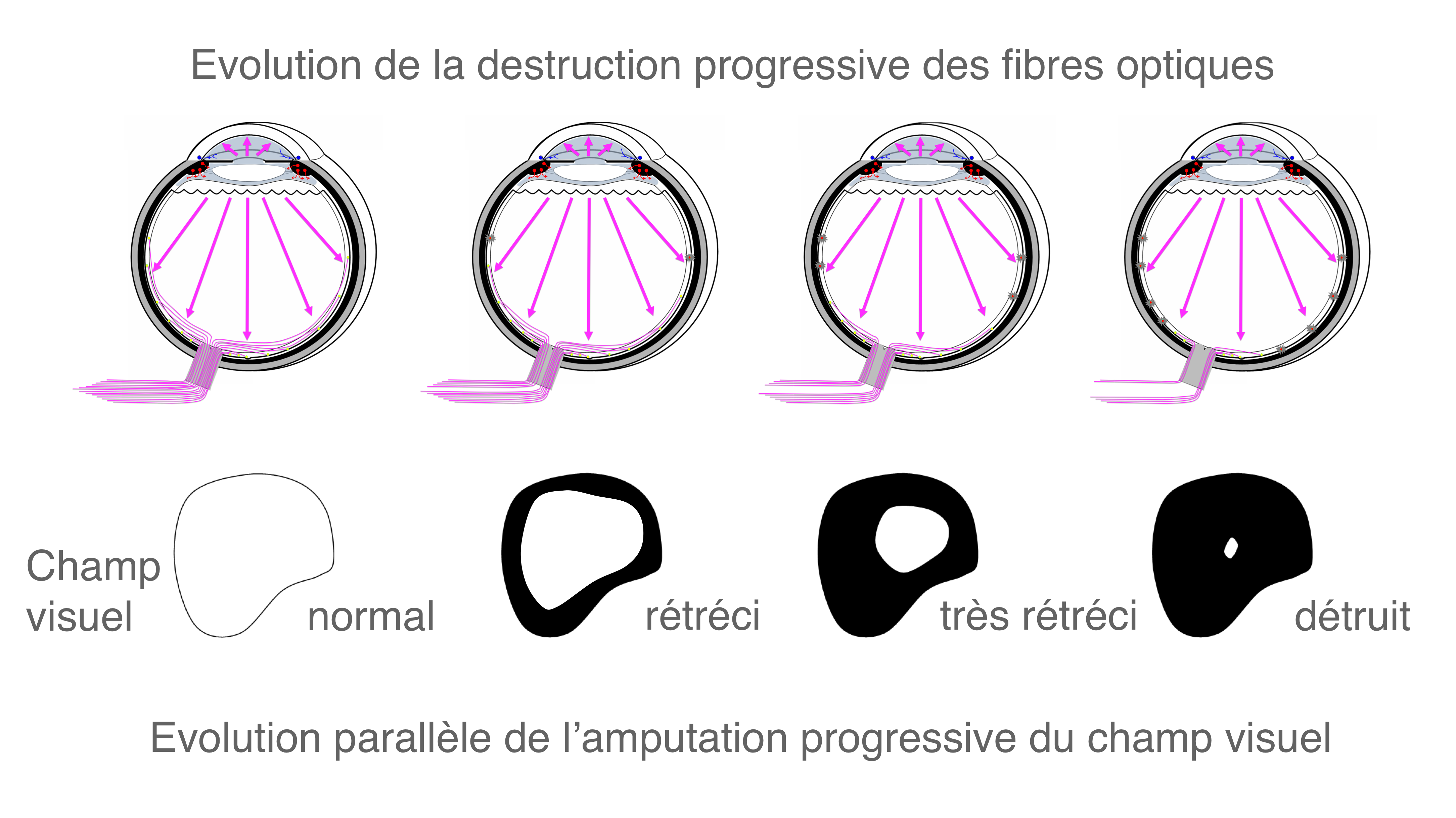
L’aspect de la "tête" du nerf optique (ou papille) au fond d’oeil se creusant progressivement avec la perte des fibres, on parle d’excavation du nerf optique.
Quelles sont les causes des hypertonies intra oculaires et des glaucomes de l'adulte?
Les glaucomes et les hypertonies intra oculaires de l'adulte surviennent en règle générale après l’âge de 40 ans. Parmi les différentes causes on distingue :
+ La crise aiguë d’hypertonie oculaire : l’apparition d’un contact anormal entre l’iris et le cristallin peut bloquer la circulation de l'humeur aqueuse. L’humeur aqueuse sécrétée par le corps ciliaire ne peut alors plus passer entre l’iris et le cristallin pour atteindre l'angle irido cornéen afin d'être résorbée. L’humeur aqueuse s’accumule alors en arrière de l’iris et du cristallin. La pression intra oculaire s’élève alors brusquement à un niveau très élevé créant la crise aiguë (anciennement dénommée improprement crise de glaucome aigu par fermeture de l'angle).
+ Les glaucomes à angle ouvert : l’hypertonie intra-oculaire est liée à un "encrassement" progressif du filtre trabéculaire ou à une obstruction aiguë par des cellules ou debris en suspension dans l’oeil. Les causes les plus fréquentes sont :
-le glaucome primitif à angle ouvert (GPAO): c’est le plus fréquent des glaucomes. Il est lié à une augmentation de la résistance du filtre trabéculaire à l’écoulement de l’humeur aqueuse,
-les glaucomes secondaires à angle ouvert. Ils sont liés à une « obstruction » du filtre par des particules en suspension dans le fluide intra-oculaire (pigment dans le syndrome de dispersion pigmentaire ; protéines dans le syndrome de pseudo-exfoliation capsulaire, dans le glaucome de l’uvéite ou dans le glaucome secondaire à la prise de corticoïdes ; cellules et débris dans le glaucome post-traumatique, etc…)
-le glaucome à pression normale : il s’agit d’une forme rare de glaucome à angle ouvert. Plusieurs hypothèses peuvent expliquer la détérioration du nerf optique sans hypertonie associée parmi lesquelles une fragilité excessive du nerf optique (mort cellulaire accélérée), une hypotension artérielle importante, une occlusion des vaisseaux irriguant l’œil (carotides), un syndrome d’apnée du sommeil, des crises de migraine chronique, une maladie des vaisseaux sanguins (maladie de Raynaud)…
+ Le glaucome chronique par fermeture de l’angle (GCFA). Le filtre de l’œil est obstrué par la fermeture de l’angle irido cornéen, ce qui cause une élévation chronique de la pression intra-oculaire (glaucome primitif à angle fermé du patient hypermétrope atteint de cataracte, glaucome néo-vasculaire compliquant la rétinopathie diabétique ou l'occlusion de la veine centrale de la rétine, glaucome secondaire aux synéchies d’une uvéite, syndrome d’iris plateau…)
Quelles sont les causes des hypertonies intra oculaires et des glaucomes de l'enfance?
Les hypertonies intra oculaires et les glaucomes de l'enfance sont liés à une anomalie du développement du filtre trabeculaire de l’œil et peuvent être isolés ou associés à des anomalies générales extra oculaires.
Quelles sont les fréquences de survenue des hypertonies intra oculaires et des glaucomes?
Selon un rapport de l’Organisation Mondiale de la Santé (OMS) datant de 1993, on comptait alors 105 millions de personnes atteintes d’hypertonie oculaire dans le monde, 23 millions de personnes atteintes de glaucomes. Huit millions de de personnes étaient alors aveugles par glaucome soit environ 15% des cas de cécité dans le monde.
En occident, parmi l’ensemble des cas de glaucomes, on compte 60% de glaucome primitif à angle ouvert (GPAO), 27% de glaucome chronique par fermeture de l’angle (GCFA) et 1,5% de glaucomes de l’enfant.
Le glaucome est en fréquence la deuxième cause de cécité dans le monde après la cataracte et la première dans les pays développés devant la DMLA (Dégénérescence Maculaire liée à l'Age).
En France, selon un rapport de la Haute Autorité de Santé (HAS) datant de 2003, l’hypertonie oculaire concernerait 1 à 3% des sujets de moins de 40 ans et 3 à 4% des plus de 40 ans, 650 000 personnes soit 2% des sujets de plus de 40 ans sont traitées pour un glaucome et 400 000 personnes atteintes de glaucome n'auraient pas été identifiées selon les estimations, enfin, 15 000 patients porteurs d'un glaucome seraient atteints de cécité.
Quelles sont facteurs de risques des hypertonies intra oculaires et des glaucomes?
Les facteurs de risque qui augmentent la probabilité de survenue du glaucome sont :
+ pour le glaucome à angle ouvert :
-hypertonie intra-oculaire
-antécédents familiaux de glaucome
-âge de plus de 40 ans
-origine ethnique (patients mélanodermes)
-myopie forte
-prise de médicaments corticoïdes
-variation importante de la pression intra-oculaire
+ pour le glaucome par fermeture de l’angle :
-âge de plus de 50 ans,
-sexe féminin
-hypermétropie forte
-augmentation du volume du cristallin (cataracte)
-origine ethnique (inuits, asiatiques, chinois, africains)
-certains traitements médicamenteux qui provoquent une dilatation de la pupille.
Quels en sont les symptômes des hypertonies intra oculaires et des glaucomes?
L’augmentation de la pression intra oculaire n’est pas perceptible par le patient tant qu’elle ne dépasse pas la valeur de 40 mmHg environ, ce qui peut arriver en cas de crise aiguë d’hypertonie oculaire. Dans ce cas précis, l’hypertonie intra oculaire, qui survient de façon brutale, est accompagnée de douleurs violentes du globe oculaire irradiant à l’ensemble du visage. Il s’y associe une baisse de vision avec impression de halos colorés autour des sources lumineuses, des nausées et vomissements, une importante rougeur oculaire. L’œil prend alors un aspect vitreux et devient très dur à la palpation.
Des crises aiguës d’hypertonie intra oculaire à minima peuvent survenir le matin au réveil ou en cas d’obscurité prolongée (cinéma…). Elles se manifestent alors par des signes moins bruyants (flou visuel, halos colorés, douleurs autour d’un œil, nausées), mais précèdent souvent une crise plus bruyante en l'absence de traitement préventif adapté.
En dehors du cas de la crise aiguë d’hypertonie oculaire décrit ci-dessus, le glaucome chronique est une maladie longtemps asymptomatique pour le patient.
En effet, les premières fibres du nerf optique à être détruites sont les plus superficielles. Ce sont celles qui correspondent à l’extrême périphérie du champ de vision et leur destruction n'est pas ressentie. A mesure que le nerf optique se creuse sous l’effet de la perte de fibres visuelles plus profondes, le champ de vision de se rétrécit jusqu’à devenir tubulaire, puis s’éteindre. Lorsque la réduction du champ de vision est perceptible par le patient et vécue comme une gène dans les activités de tous les jours, le nerf optique est déjà très sévèrement détruit. Les premiers signes de la maladie directement perceptibles par le patient apparaissent souvent 10 à 20 ans après l’installation du glaucome.
Comment fait on le diagnostic des hypertonies intra oculaires et des glaucomes?
Le glaucome correspond à une destruction progressive des fibres du nerf optique qui se traduit par une réduction progressive du champ visuel allant de la périphérie vers le centre.
Le premier facteur de survenue de la maladie est l’hypertonie intra oculaire secondaire à un dysfonctionnement du filtre trabéculaire en lien avec un "encrassement" ou une "fermeture".
Le premier temps du diagnostic repose donc sur la mesure de la pression intra oculaire, complétée lors du premier rendez-vous par une mesure de l’épaisseur cornéenne par pachymétrie.
La mesure de la pression intra oculaire est réalisée à l'aide d'un tonomètre. Les deux méthodes les plus couramment employées sont la tonométrie à air pulsé (au moyen de la projection d’un jet d’air à la surface de la cornée) et la tonométrie à aplanation de Goldman par l’application d’un petit palpeur au contact direct de la cornée après instillation d'une goutte de collyre anesthésiant.
La mesure de la pression intra-oculaire doit être correlée à l’épaisseur cornéenne. En effet, une cornée très épaisse surestime la mesure de la pression oculaire, tandis qu’une cornée très fine sous-estime cette dernière (la pression à exercer par le capteur de mesure pour égaliser la pression régnant à l'intérieur de l'oeil étant en partie fonction de la rigidité de la cornée donc de son épaisseur). La pachymétrie est donc réalisée de façon systématique en cas d’élévation de la pression oculaire et demeure quasi inchangée tout au long de la vie (sauf en cas de chirurgie réfractive au LASER : les patients opérés de chirurgie réfractive LASER ont souvent une cornée fortement amincie à l'issue du traitement LASER et la mesure de la pression oculaire chez ces patients est donc faussement abaissée).
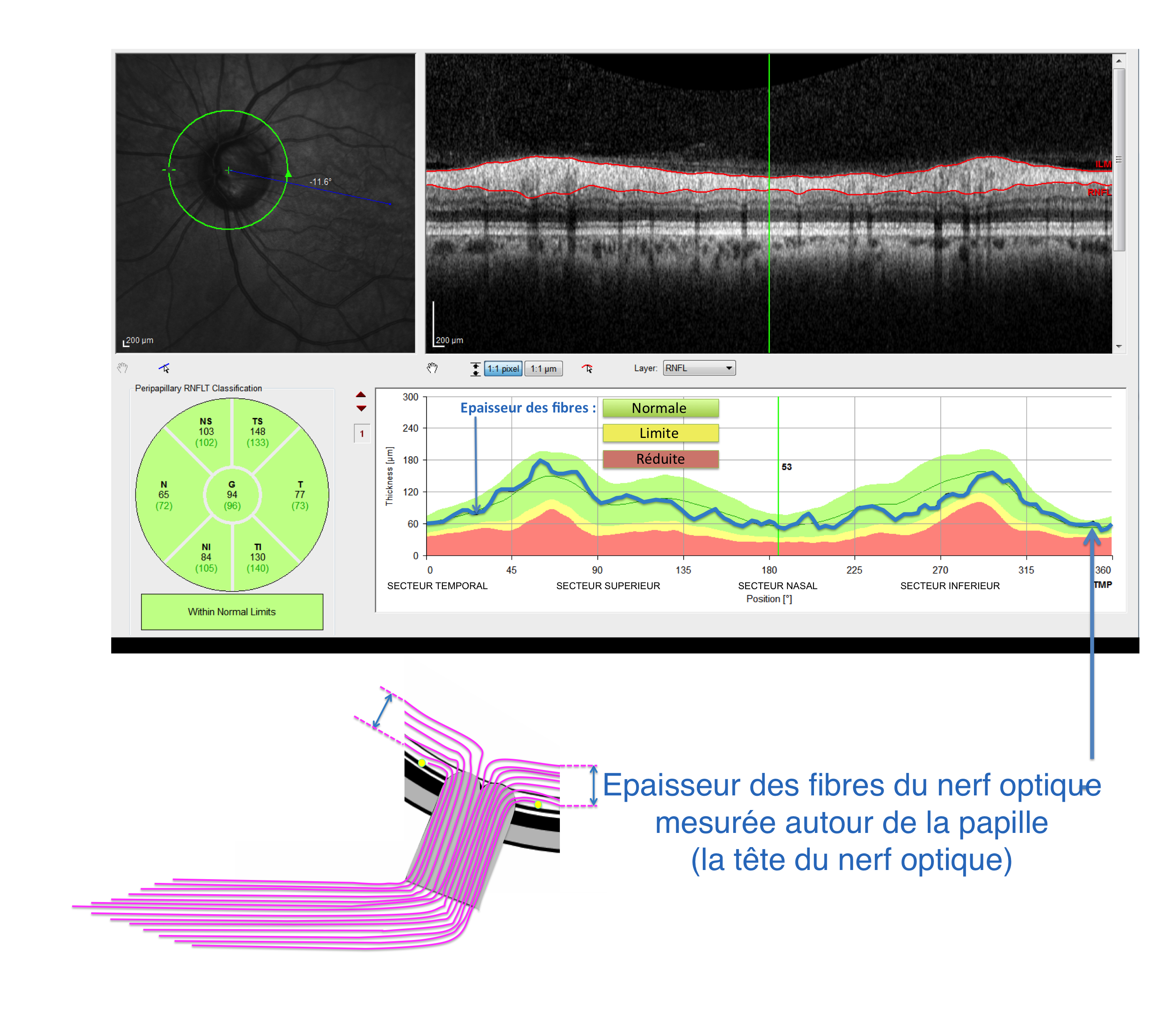
Votre ophtalmologiste va également procéder à l’examen de votre fond d'oeil afin de visualiser la tête de votre nerf optique (la papille), à la recherche d’un "creusement" anormal de cette dernière (ou excavation papillaire). Des photographies peuvent être réalisées par rétino-photographie afin d’en suivre l’évolution au cours des visites de suivi.
L’état du filtre trabéculaire est évalué à lors de l'examen à la lampe à fente au moyen d’un verre d’examen posé au contact direct de l’œil après anesthésie locale par "gonioscopie". La gonioscopie est réalisée au premier rendez-vous et peut être contrôlée en cas de modification de l’évolution de votre glaucome et/ou en cas de survenue de modifications anatomiques (survenue d'une cataracte en particulier).
L’analyse du champ visuel est l’examen de référence pour confirmer le diagnostic de la maladie : il recherche une réduction anormale de ce dernier. Dans le cas général, la fréquence recommandée de réalisation de cet examen est de tous les quatre mois la première année, puis tous les six mois. Cependant, les contrôles peuvent être rapprochés ou au contraire espacés selon l'origine et l’évolution du glaucome.
Les premiers signes de détérioration du champ visuel surviennent en général lorsqu'environ 30% des fibres du nerf optique ont déjà été irréversiblement détruites.
Il existe également depuis quelques années des techniques de détection précoce du glaucome et de suivi évolutif reposant sur l’analyse directe de la morphologie du nerf optique et de ses fibres par Tomographie en Cohérence Optique (OCT) permettant de scanner la rétine et le nerf optique et de quantifier l'épaisseur des fibres du nerf optique. Ces techniques d’imagerie modernes permettent de détecter des glaucomes débutants avant même que ne soit atteint le champ visuel. Elles deviennent en revanche avec le temps inutiles pour les glaucomes très évolués.
Quel est le traitement de l'hypertonie intra oculaire chronique?
Le traitement de l’hypertonie oculaire chronique non compliquée de glaucome n’est pas systématique si les valeurs de votre pression oculaire avoisinent la limite de la normale.
En cas de risque d'évolution vers un glaucome (évalué au cas par cas) l'hypertonie sera traitée à l'aide de collyres hypotonisants (cf plus bas).
Dans tous les cas une surveillance est indiquée à vie.
Quel est le traitement de la crise aiguë d’hypertonie oculaire?
Le traitement de la crise aiguë d’hypertonie oculaire peut nécessiter une hospitalisation.
La pression oculaire doit être très rapidement abaissée, par l’administration si nécessaire d’une perfusion permettant de "déshydrater" l’œil et de diminuer fortement la production oculaire d’humeur aqueuse.
Après normalisation de la pression oculaire, un petit pertuis de dérivation de l’humeur aqueuse sera réalisé dans l'épaisseur de la partie périphérique de l’iris au moyen d’un LASER, en consultation et sous anesthésie locale (iridotomie périphérique).
Ce traitement LASER est réalisé au niveau de l’œil concerné par la crise et au niveau de l'œil contro-latéral afin de prévenir la survenue d’une récidive et l’atteinte de l’autre oeil. Il permet d’éviter la survenue d’un blocage aigu de la filtration trabéculaire par fermeture de l’angle en créant une sorte de chenal de dérivation de secours en cas d'adossement entre l'iris et le cristallin bloquant la circulation d'humeur aqueuse (blocage pupillaire). A distance de la crise, une chirurgie de la cataracte pourra vous être proposée en complément par votre ophtalmologiste en cas de cristallin volumineux.
Quel est le traitement du glaucome?
Le traitement du glaucome repose sur l’abaissement de la pression intraoculaire. A défaut de stopper intégralement la dégradation du nerf optique, le contrôle pressionnel permet de ralentir la progression du glaucome afin de conserver au mieux le champ visuel.
Plusieurs stratégies le permettent :
-les collyres hypotonisants : ils permettent de réduire la production d’humeur aqueuse ou au contraire d’augmenter sa résorption afin de diminuer la pression oculaire. Il existe 5 grandes familles de collyres hypotonisants : les béta-bloquants, les analogues des prostaglandines, les inhibiteurs de l’anhydrase carbonique, les agonistes alpha2 adrénergiques ou la pilocarpine. Certains collyres associent deux de ces familles afin de réduire le nombre de collyres instillés. On peut utiliser de une à trois familles d’hypotonisants associées.
-Le LASER : la trabeculoplastie LASER permet de "nettoyer" le filtre oculaire afin de faciliter la résorption de l’humeur aqueuse. On distingue le laser SLT (Selective Laser Trabeculoplasty) et la trabeculoplastie au LASER Argon. Ce traitement peut être associé aux traitements par collyres afin d’abaisser d’avantage la pression intraoculaire ou peut parfois se substituer à leur utilisation. Le résultat de ce traitement n’est pas systématique mais sa sécurité d’emploi en fait un élément clef de la prise en charge du glaucome.
-Les traitements par voie orale : l’acetazolamide permet de diminuer de façon sensible la production oculaire d’humeur aqueuse et donc la pression intra-oculaire. Cependant, les nombreux effets secondaires encourus par la prise de ce traitement en font une solution thérapeutique transitoire, en cas de forte hypertonie oculaire, et souvent en l’attente d’une chirurgie ;
-Les chirurgies filtrantes : chirurgie filtrante mini invasive par stents, sclerectomie et trabeculectomie sont des techniques chirurgicales du glaucome ayant pour but de réaliser une sorte de « soupape » au travers de la paroi de l’œil, permettant de maintenir la tension oculaire à des niveaux bas grâce à la création d’un système de filtration. Souvent, avec le temps, cette valve naturelle peut malheureusement finir par se boucher, et la pression oculaire s’élève à nouveau. Il est possible de répéter cette intervention plusieurs fois si nécessaire (rarement au delà de 3 fois);
-Les implants de drainage : cette technique chirurgicale consiste à implanter une valve artificielle dans l’œil afin de drainer l’humeur aqueuse à l’extérieur de l’œil. En France, ces techniques chirurgicales sont réservées aux cas d’échec de la chirurgie filtrante conventionnelle;
-La cyclodestruction au LASER diode : cette technique est indiquée en cas d’impossibilité de renouveler une opération chirurgicale, ou en première intention en cas d’échec des traitements locaux sur un œil dont la vision est profondément basse ou si les conditions anatomiques ne sont pas réunies pour qu'une chirurgie filtrante fonctionne. Elle consiste à détruire, au travers de la paroi oculaire, l’organe de sécrétion de l’humeur aqueuse (le corps ciliaire). De nouvelles techniques de cyclodestruction par ultrasons sont actuellement en cours d’évaluation.
Quelles sont les questions fréquentes portant sur les hypertonies intra oculaires et les glaucomes?
- Est-ce que je vais perdre la vue ?
Le glaucome non traité peut en effet conduire à la cécité. Cependant, les traitements actuels permettent de stabiliser l’affection dans la grande majorité des cas, a fortiori lorsque la prise en charge de la maladie est précoce. Un contrôle régulier assorti d’une bonne observance de votre traitement seront les meilleures armes contre la survenue de cette dernière.
- Quelle doit être ma bonne pression oculaire?
Votre pression oculaire cible est celle qui permet de ralentir de façon significative la détérioration de votre nerf optique. Ainsi, fond d’œil, champ visuel plus ou moins OCT du nerf optique seront réalisés de façon semestrielle environ. En cas de détérioration de ces indices, la pression oculaire devra être encore abaissée. En cas de stabilité, le traitement ne sera pas modifié.
- Mon mode de vie ou mon état de santé général peuvent-ils avoir une influence l’évolution de mon glaucome ?
Il n’existe pas de corrélation entre le mode de vie et l’évolution du glaucome, exception faite du tabac. L’équilibre de la tension artérielle n’est pas corrélé à celui de la tension oculaire de façon générale. De même, l’équilibre alimentaire n’influence pas le pronostic du glaucome en dehors de carences profondes. L’utilisation d’ordinateurs ou écrans de télévision, de même que l’exposition au soleil ne sont pas à risque d’aggraver la maladie et ne sont pas contre-indiqués. Une activité sportive normale est autorisée, mais un conseil doit être demandé à votre ophtalmologiste en cas d’activité physique intensive.
- Est-ce heréditaire ?
Oui, le glaucome est une affection héréditaire. Cela ne signifie pas que vos enfants, frères et sœurs ou parents sont obligatoirement atteints de cette affection, mais ils présentent un risque accru de glaucome. Ils doivent signaler à leur ophtalmologiste l’existence d’une atteinte glaucomateuse chez un membre de leur famille et envisager une consultation de dépistage à titre systématique en l’absence d’un suivi régulier.
- Vais-je devoir mettre des collyres toute ma vie ?
Le glaucome est une affection chronique. Il nécessite donc, en dehors de rares cas particuliers, un traitement médical à vie. En cas de glaucome débutant et dans quelques cas sélectionnés, un traitement LASER peut être proposé afin de se substituer aux collyres. Le résultat de ce dernier n’est cependant pas systématique. La chirurgie permet souvent de diminuer voire d’arrêter totalement les collyres anti-glaucomateux. Cette option thérapeutique sera toutefois réservée aux patients dont le contrôle du glaucome échappe aux traitements locaux car elle constitue la dernière arme thérapeutique contre le glaucome, et ne peut être répétée plus de deux à trois fois.
- Pourquoi m’interdit-on de conduire alors que je trouve que je vois très bien ?
La conduite automobile, a fortiori lorqu’il s’agit de poids lourds, nécessite certes d’avoir une bonne acuité visuelle centrale, mais aussi d’avoir un champ visuel assez large pour visualiser les éléments extérieurs de coté. Ainsi, il arrive que dans le glaucome, le champ visuel soit très réduit bien que la vision centrale soit normale (10/10). Seule la réalisation d’un champ visuel binoculaire avec calcul d’Esterman permettra de définir votre capacité à la conduite automobile.
Prendre RDV en consultation spécialisée
La prise de rendez-vous en consultation spécialisée au centre Pôle Vision avec le Dr Muriel POLI spécialiste de la prise en charge des hypertonies intra oculaires et des glaucomes s'effectue par téléphone au 0478356969
Liens utiles
Télécharger un résumé de cette fiche d'information du centre Pôle Vision portant sur les glaucomes.
Consulter la liste des protocoles de recherche clinique actuellement en cours au Centre Pôle Vision et portant sur l'évaluation des nouveaux traitements des glaucomes accessible sur la page "recherche clinique".
Consulter le montant des tarifs et des remboursements des examens pratiqués au centre Pôle Vision.
Consulter les publications de recherche du Dr M POLI
En espérant vous avoir permis de mieux comprendre les causes et les conséquences de ces affections, nous sommes à votre disposition pour toute information complémentaire.
Auteurs :
Dr Muriel POLI MD, PhD (texte)
Dr Pierre-Loïc CORNUT MD,PhD (illustrations).